Когда хирург сказал Сэди Норрис, что ее маленький сын с диабетом 1 типа (T1D) не может носить инсулиновую помпу и глюкометр непрерывного действия (CGM) во время плановой тонзиллэктомии, она занервничала. Она позвонила эндокринологу сына, который отказался от хирурга.
Норрис, которая живет в Канзасе, теперь держит своего эндокринолога в курсе о любой помощи в больнице или отделении неотложной помощи. Она также настаивает на разделении труда с большинством медицинского персонала, если ее сын неожиданно оказывается в больнице или посещает скорую помощь.
«Я говорю им:« У меня диабет, вы справляетесь с тошнотой и обезвоживанием », - сказал Норрис. «Они пытались сказать мне не давать инсулин, когда у него был высокий уровень кетоновых тел и его рвало… Я знаю тело своего ребенка лучше, чем они».
К сожалению, история Норриса - лишь один из многих примеров некачественного лечения СД1 в больницах, о которых часто рассказывают в социальных сетях. По всей стране разрабатываются позитивные изменения в политике, устанавливающие базовые стандарты для стационарного лечения и позволяющие более широко использовать CGM в больницах. Но многие пациенты и семьи по-прежнему сталкиваются с плохо информированными поставщиками услуг, которые могут не понимать реалий управления уровнем сахара в крови при СД1.
Отчасти это связано с тем, что управление уровнем сахара в крови при СД1 настолько индивидуализировано и сложно, что им приходится управлять самостоятельно, в основном, без помощи поставщиков медицинских услуг на повседневной основе. По словам Гэри Шейнера, известного специалиста по лечению диабета и образования (DCES) и директора Integrated Diabetes Services, оказывающего виртуальную помощь из Виннвуда, штат Пенсильвания, такой уровень независимости не всегда подходит для работы в больнице.
«Управление СД1 требует постоянной корректировки и интеграции бесчисленных факторов. Это действительно болезнь самоконтроля », - сказал он DiabetesMine. «Персонал больницы не привык позволять пациентам управлять своим состоянием, поэтому это часто создает конфликты».
Это не означает, что людям с СД1 следует избегать стационарного лечения. Вместо этого они должны быть хорошо подготовлены к преодолению этих препятствий.
Чтобы помочь, мы опросили нескольких экспертов и несколько участников диабетического онлайн-сообщества (#DOC), чтобы получить их советы по обеспечению здорового контроля уровня сахара в крови во время пребывания в больнице.
Знай свои больницы
По словам Констанс Браун-Риггс, DCES и дипломированного диетолога, независимо от того, сталкиваетесь ли вы с запланированной медицинской процедурой или просто хотите быть готовыми к любой чрезвычайной ситуации, полезно ознакомиться с политикой лечения диабета и ресурсами в ваших местных больницах. владеет CBR Nutrition за пределами Нью-Йорка.
Она предлагает вам провести онлайн-исследование или позвонить в каждую доступную больницу, чтобы узнать о ее политике в отношении самоконтроля диабета и о том, будет ли группа специалистов по лечению диабета, доступная во время вашего пребывания. В частности, спросите, разрешено ли пациентам держать подключенными инсулиновые помпы и CGM и независимо управлять этими устройствами, пока пациент находится в сознании. Кроме того, как осуществляется контроль уровня глюкозы, если пациент находится под анестезией?
Хотя Американская диабетическая ассоциация разработала стандарты ухода за людьми с диабетом в условиях больницы, не каждая больница приняла такие стандарты или даже имеет ресурсы для этого.
«Качество лечения СД1 действительно варьируется от больницы к больнице», - сказал Браун-Риггс. «Это связано с тем, что не во всех больницах есть специалисты или бригады по лечению диабета, а правила самоконтроля диабета различаются».
Шайнер говорит, что, хотя многие крупные учебные больницы, как правило, имеют сильную команду для наблюдения за лечением диабета, не следует предполагать, что большие, хорошо финансируемые больницы всегда обеспечивают более высокий стандарт лечения диабета.
«Никогда не знаешь, - сказал он. «Некоторые маленькие больницы очень прогрессивны, когда дело доходит до диабета, а некоторые крупные больницы немного неаккуратны».
Подготовка - ключ к успеху
Как и девиз бойскаутов, всегда нужно быть готовым к поездке в больницу, если это возможно. При СД1 простая ошибка желудка иногда может превратиться в опасную проблему для контроля уровня сахара в крови. Хорошая идея - иметь заранее подготовленную сумку для медицинских принадлежностей.
Scheiner рекомендует, чтобы ваша сумка была готова со всеми нескоропортящимися вещами, которые могут вам понадобиться на неделю, включая всю помпу и расходные материалы CGM и, что немаловажно, кабели для зарядки! - вместе с быстродействующей глюкозой, резервными шприцами, тест-полосками и ланцетами.Он рекомендует держать записку на сумке, напоминающую себе, что взять из холодильника, а именно запасы инсулина.
Браун-Риггс подчеркивает, насколько важно иметь при себе список имен и номеров ваших постоянных поставщиков медицинских услуг и близких, ваши потребности в инсулине и других лекарствах, любые известные аллергии и другие важные детали.
Она также предлагает людям с СД1 взять с собой копию своего «плана больничного дня» с подробными инструкциями по режиму дозирования лекарств. В идеале все это должно быть разработано с помощью ваших поставщиков медицинских услуг и передано нескольким людям, которые готовы действовать от вашего имени, если вы не сможете защитить себя.
Джиллиан Бландон из Оттавы, Онтарио, страдающая СД1, говорит, что она держит наготове сумку с лекарствами, инсулиновыми ручками и витаминами на случай чрезвычайных ситуаций. Она говорит, что упаковка ее собственного инсулина гарантирует, что больница не будет переключать на нее марки инсулина, и дает убедительный сигнал персоналу больницы, что она ответственна за нее.
«Поскольку я беру свои вещи, врачи и медсестры позволяют мне лучше контролировать дозировку инсулина», - сказала она. «Они сказали мне, что моя готовность говорит им, что она у меня достаточно долго, и я могу справиться с собой».
Если вы подозреваете, что у вас COVID-19…
Если вы считаете, что испытываете симптомы COVID-19 - особенно проблемы с дыханием, стойкую краску или давление в груди, спутанность сознания или синюшность губ или лица - не позволяйте вашему T1D удерживать вас от направления прямо в больницу!
Национальная правозащитная организация JDRF советует: Если у вас есть возможность, позвоните заранее, чтобы сообщить в больницу о вашей ситуации, подчеркнув свой (или вашего близкого) статус СД1. Они предлагают упаковать сумку с принадлежностями для диабета на срок не менее 2 недель и принести с собой исчерпывающий список ваших медицинских потребностей и основных контактных лиц.
На месте может быть трудно общаться с занятым персоналом больницы, особенно потому, что близким или защитникам ухода, скорее всего, не разрешат войти в здание во время периодов изоляции.
Это делает еще более важным предоставлять всю необходимую информацию при поступлении, уведомлять свою медицинскую бригаду о поступлении и «чрезмерно сообщать» о шагах по обеспечению контроля уровня сахара в крови в случае потери трудоспособности.

Собери свою команду
В экстренных случаях персонал больницы должен иметь вашу медицинскую карту, но никто не знает вашу историю болезни, как ваша личная бригада по лечению диабета. По словам Браун-Риггса, убедитесь, что они в курсе всех запланированных процедур в больнице и получают уведомления о любых неожиданных госпитализациях.
В случае плановых процедур она предлагает заранее записаться на прием к врачу-диабетологу, чтобы разработать план лечения в больнице. «План должен быть передан врачу и медицинской бригаде, участвующей в пребывании в больнице», - сказала она.
Убедитесь, что у вашего диабетолога есть разрешение посещать вас в больнице, так как это не всегда так. Во избежание конфликтов и недоразумений обязательно сообщите медицинскому персоналу, лечащему вас в больнице, что во время вашего пребывания за вами будет наблюдать сторонний поставщик услуг по лечению диабета. Джин Круз Блумер, T1D, живущая в Килл Девил Хиллз, Северная Каролина, узнала это на собственном горьком опыте.
«Я перенесла операцию по шунтированию в больнице, где мой эндо имел привилегии. Однако он не пришел, потому что мне пришлось сообщить лечащим врачам, что я хочу, чтобы он меня вылечил. Вы можете быть уверены, что они были уведомлены о моем втором обходе », - сказала она.
Кроме того, не забудьте назначить члена семьи, друга, супруга или даже коллегу в качестве защитника вашего здоровья во время пребывания в больнице. По словам Браун-Риггса, вы даже можете назначить для этой задачи нанятого профессионала. Если ничего не помогает, социальный работник больницы может быть привлечен для защиты от вашего имени, сказал Шайнер.
По данным Агентства по исследованиям и качеству в области здравоохранения, настоятельно рекомендуется иметь адвоката, который будет заниматься важными основами ухода за вас, пока вы сосредоточитесь на выздоровлении, например:
- Задавать вопросы врачам или выражать опасения
- Составление или обновление списка рецептов
- Соблюдение режима приема лекарств, лечения и инструкций, включая вопросы о последующем уходе
- Помогаем организовать транспорт
- Изучение вариантов лечения, процедур, врачей и больниц
- Оформление документов или помощь в страховании
- Задавая вопросы «что дальше», например: «Если результат теста отрицательный, что это значит? Если он положительный, потребуются ли дополнительные тесты? »
Сообщите о своих потребностях
«Приказ врача» может быть сложной фразой, но это не должно быть концом обсуждения. Шайнер говорит, что во многих случаях контроль уровня сахара в крови в условиях больницы должен быть переговорным, а не просто приказом, продиктованным сверху. Важно рассказать тем, кто ухаживает за вами в больнице, что вам нужно делать самостоятельно, чтобы оставаться здоровым.
«Прежде всего, заранее обсудите право на самоуправление», - сказал Шайнер. «Избегайте того, чтобы персонал больницы забирал ваши обычные инструменты и методы в пользу« постоянных распоряжений »».
Также важно помнить, что во время вашего пребывания в больнице вас будет обслуживать вращающаяся дверь. В идеальном мире вся информация о пациентах могла бы беспрепятственно распределяться между сменами рабочих, но часто это не так. Браун-Риггс сказал, что важно как можно чаще сообщать о том, что у вас СД1, как можно большему количеству сотрудников больницы.
«Обычный протокол больницы - попросить устный ответ на ваше имя, дату рождения и аллергию», - сказала она. «Пациенты с СД1 должны проявлять инициативу и упоминать об этом всем, с кем они контактируют, находясь в больнице, начиная с персонала госпиталя».
Люди, у которых могут быть проблемы с приемом инсулина или других лекарств, также должны быть так же откровенны, обсуждая это в условиях больницы или во время посещения неотложной помощи. Во многих более крупных больницах или отделениях неотложной помощи есть социальные работники, которые будут помогать людям получать доступную медицинскую помощь и лекарства, и в таких случаях часто существуют правила для защиты конфиденциальности.
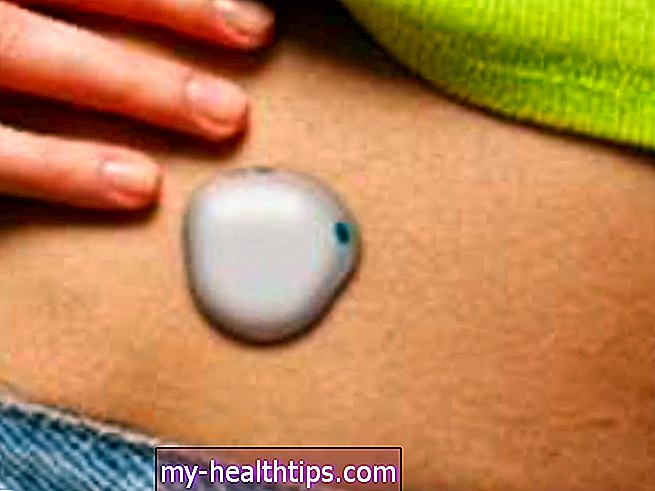
Оставайтесь привязанными, когда это возможно
Часто основная проблема заключается в том, чтобы убедить персонал больницы в необходимости оставаться подключенным к инсулиновой помпе или CGM, потому что они склонны придерживаться нескольких ежедневных инъекций и традиционных мониторов глюкозы на основе пальца. Однако в последние годы наблюдается медленное, хотя и неравномерное, признание полезности таких устройств в больничных условиях.
По словам Браун-Риггса, такой уровень принятия, возможно, сделает скачок вперед к новому стандарту медицинской помощи в ближайшие годы из-за пандемии COVID-19. Несколько больниц, которые лечили пациентов с COVID-19, перешли на использование CGM для удаленного мониторинга уровня глюкозы в крови пациентов, чтобы ограничить шансы распространения очень заразного респираторного вируса. Успех этих пилотных программ может привести к переоценке роли CGM в стационарной помощи.
«Пандемия COVID-19 ускорила использование CGM в больницах», - сказала она. «Центры услуг Medicare и Medicaid (CMS) США разрабатывают новый стандарт для контроля уровня глюкозы в больнице, который позволит использовать CGM для оказания помощи всем людям с диабетом».
Если вы хотите, чтобы ваши устройства оставались подключенными, вам следует включить это в свой план медицинского обслуживания и физически пометить устройства своим именем. Однако имейте в виду, что есть несколько специальных мер предосторожности, которые следует учитывать при использовании устройств в больничных условиях. По словам Шайнера, любое устройство, передающее сигнал, должно быть одобрено заранее, потому что есть небольшая вероятность, что оно может помешать другому медицинскому оборудованию.
Также он предупредил, что нельзя носить металлические устройства в аппарате МРТ. Наконец, рекомендуется держать область кожи, на которой будет проводиться операция, подальше от устройств, инфузионных наборов или капсул с бескамерными помпами.
Не избегай больницы
Из-за сложности контроля уровня сахара в крови людям с СД1 трудно избежать посещения больницы или отделения неотложной помощи. Вы можете найти истории о плохом лечении в больницах, которые иногда пишутся заглавными буквами, на многих диабетических онлайн-форумах. Но такие истории не должны мешать вам обращаться за необходимой вам помощью.
Шайнер говорит, что, хотя есть некоторые ситуации, в которых вы можете искать благоприятные условия для лечения диабета в больнице, часто вам просто нужно быть готовым сделать все возможное из того, что может быть не идеальной ситуацией для контроля уровня сахара в крови.
«Если это плановая операция, такая как косметическая процедура, и в больнице мало веры в то, чтобы справиться с диабетом, возможно, вам лучше отложить ее до тех пор, пока не будет разработан удовлетворительный план», - сказал он. «Но не откладывайте все, что важно для вашего здоровья. Последствия необходимости лечения могут значительно перевесить любые временные колебания уровня сахара в крови ».



















.jpg)




